Историја фибромиалгије
Историја фибромиалгије: Историјски гледано, фибромиалгија - или стања која су јој врло слична - пријављивани су стотинама година, под многим називима, укључујући и најнезадовољавајући израз 'фиброзитис'. Фасцинантну историју онога што данас називамо синдромом фибромиалгије (ФМС) и синдромом миофасцијалног бола (МПС) каталогизирало је неколико савремених клиничара који раде у сфери хроничног бола у мишићима, из чијег рада је састављен материјал сажет у Оквиру 1.1. Овим појединцима (посебно Питеру Болдрију, Дејвиду Симонсу и Ричарду ван Заштоу) дугујемо захвалност што су открили толико тога о прошлим студијама о феномену хроничног бола у мишићима. Оно што можемо научити из ових информација је колико давно (преко 150 година) су препознате одређене карактеристике, на пример обрасци упућивања на бол и карактеристике као што су затегнуте траке и „чворови“, као и увиди многих проницљивих истраживача и клиничара у патофизиологија ових стања.
Дефиниција америчког колеџа реуматологије
Једноставно дефинисано, може се рећи да је синдром фибромиалгије (ФМС) исцрпљујућа болест, коју карактеришу првенствено мишићно-скелетни бол, умор, поремећаји спавања, депресија и укоченост (Иунус & Инаници 2002). Тек 1980-их дошло је до редефинисања онога што је до тада била конфузна и збуњујућа слика уобичајеног стања. Године 1987, Америчко медицинско удружење је признало фибромиалгију као посебан синдром (Старланил & Цопеланд 1996), иако у то време детаљна сазнања о томе шта се синдром састоји није била тако јасна као тренутна, општеприхваћена дефиниција Америчког колеџа за реуматологију (АЦР), који је произведен 1990. године (видети оквир 1.2 и сл. 1.1). Расел (у Менсе & Симонс 2001) примећује да је дефинисање стања имало дубоке ефекте на научну и медицинску заједницу:





У светлу успешних критеријума за класификацију, налет истраживачке енергије почетком 1990-их довео је до бројних важних нових запажања. Утврђено је да је ФМС универзално уобичајен. Био је присутан у приближно 2% одрасле популације САД и показао је сличну дистрибуцију у већини других земаља у којима су спроведене валидне епидемиолошке студије. Одрасле жене су биле погођене пет до седам пута чешће него мушкарци. Код деце је родна дистрибуција била приближно једнака за дечаке и девојчице.
Када су психосоцијални и физички/функционални фактори особа са ФМС упоређени са ових шест различитих, претежно хроничних синдрома бола (бол у горњим екстремитетима, бол у грлићу материце, бол у грудном кошу, лумбални бол, бол у доњим екстремитетима и главобоља), установљено је да група фибромиалгије доживео највише потешкоћа, са значајном разликом. У погледу полне дистрибуције ових седам стања хроничног бола, примећено је да фибромиалгију (и главобољу) има више жена него мушкараца (Портер-Мофитт ет ал 2006).
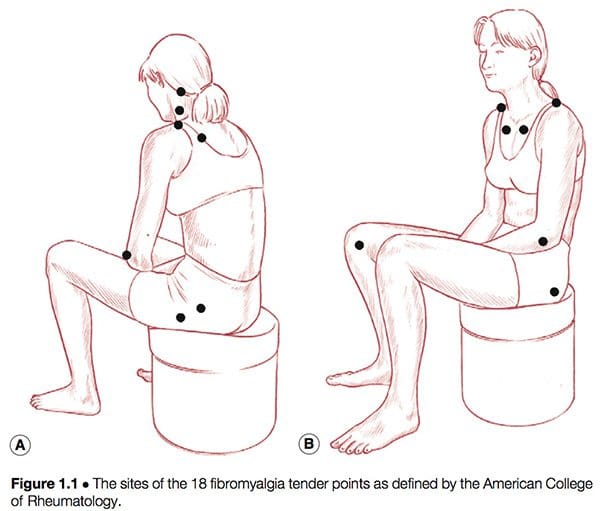
Оно што се са сигурношћу може рећи о синдрому фибромиалгије је да:
� То је недеформишуће реуматско стање и, заиста, једно од најчешћих таквих стања.
� То је древно стање, новодефинисано (контроверзно – видети доле) као комплекс болести или синдром.
� Не постоји јединствен узрок или лек за његове широко распрострањене и упорне симптоме (међутим, као што ће постати јасно, чини се да постоје различите подгрупе појединаца са различитим етиологијама њихових стања, као што су неравнотежа штитне жлезде и повреде трзајне бразде).
� Чини се да њен сложени узрочник често захтева да делује више од једног суштинског етиолошког фактора, а постоје бројне теорије о томе шта би то могло бити (видети Поглавље 4).
� Дошло је до експлозије истраживања о овој теми током протекле деценије (једна претрага података на интернету открила је преко 20 000 радова који помињу фибромиалгију као кључну реч).
Упркос свом ранијем медицинском значењу, које је сугерисало захваћеност и зглобних и незглобних структура, реч реума је, кроз уобичајену употребу, почела да значи „болно, али недеформишуће стање мишићно-скелетног система меког ткива“, за разлику од речи артритик која указује на зглобну и/или деформишуће карактеристике (Блоцк 1993).
Контроверза о фибромиалгији
У сврху практичности, ова књига прихвата да је тренутна широко коришћена АЦР дефиниција хипотеза која се развија, али да може бити погрешна (види доле). Дефиниција која је представљена у оквиру 1.2 омогућава категоризацију појединаца са хроничним болом и повезаним симптомима у подгрупе и нуди клиничарима прилику да почну да дешифрују збуњујуће обрасце симптома које су приказали и пријавили људи који су тако означени. Међутим, не прихватају сви стручњаци, укључујући многе сараднике овог текста, АЦР дефиницију. Ипак, пошто она чини основу за већи део истраживања о којима се извештава у књизи, садашњој дефиницији треба посветити дужну пажњу.
Који су аргументи против АЦР дефиниције?
Сцхнеидер ет ал (2006) сумирају један главни алтернативни поглед:
Недавни подаци подржавају идеју да је ФМС поремећај путева обраде бола у централном нервном систему, а не нека врста примарног аутоимуног поремећаја периферних ткива. Сасвим је могуће да је термин ФМС лош избор речи, јер подразумева да сви пацијенти са променљивим комплексом симптома имају исту појединачну болест или поремећај.
Као што ће бити јасно у наредним поглављима, управо ово је порука коју ће ова књига промовисати � да постоје бројни етиолошки утицаји који се односе на кластер симптома који представљају људи са дијагнозом ФМС-а и да се унутар те популационе подгрупе могу идентификовати подгрупе које захтевају прилично карактеристично терапијско руковање, у поређењу са другим кохортама подгрупа. Логичан наставак овог мултикаузалног сценарија је модел који нуди низ потенцијалних терапијских интервенција, од којих ниједна не би имала универзалну применљивост, а већина би се најкорисније користила у лечењу специфичних подгрупа у оквиру укупне дијагнозе ФМС. Поглавља у овој књизи која одражавају различите терапијске приступе укључују она која процењују и објашњавају употребу акупунктуре, ендокриних проблема, психолошких утицаја, миофасцијалних окидачких тачака/суве игле, употребе микроструја, хидротерапије, терапеутског додира, манипулације, масаже, вежбања , исхрану и разне друге клиничке методе. Питања везана за подскупове ФМС-а и могуће прекомерне (или погрешне) дијагнозе ФМС-а детаљније су истражена у поглављима 3, 4 и 5.
Проблеми који произилазе из АЦР дефиниције
Колико год да је дефинисање овог стања било корисно, постоје изразити и очигледни проблеми са дефиницијом тако прецизном као што је она коју нуди АЦР:
� Ако притисак варира само незнатно, тако да за „добар дан“ пацијент може пријавити осетљивост и осетљивост, а не „бол“ када се испитују осетљиве тачке, пацијент стога можда неће бити „квалификован“; ово би могло имати врло реалне импликације на бенефиције осигурања, као и оставити у невољи појединце да и даље траже дијагнозу која би им могла помоћи да схвате своју патњу.
� Ако су присутни сви други критеријуми, а мање од 11 од 18 могућих места је пријављено као „болно“ (рецимо само 9 или 10), која дијагноза је одговарајућа?
� Ако постоји 11 болних места, али недостаје „широко распрострањена” природа бола (према дефиницији у оквиру 1.2), која дијагноза је одговарајућа? Јасно је да оно што се примећује код људи са распрострањеним болом и који такође показују да је најмање 11 од 18 тестних тачака болно је ситуација која представља далеки крај спектра дисфункције. Други који не испуњавају у потпуности потребан (за дијагнозу ФМС) број тендерских поена можда напредују ка том несрећном стању.
Као што је раније објављено, отприлике 2% популације испуњава све АЦР критеријуме (Волфе ет ал 1993). Много више људи, међутим, напредује у том правцу, према британском и америчком истраживању, које показује да око 20% популације пати од „широко распрострањеног” бола који одговара дефиницији АЦР, са скоро истим бројем, али не. нужно исти људи, показујући да су 11 од наведених 18 тендерских тачака болне на одговарајућем тестирању, такође у складу са АЦР дефиницијом. Неки људи имају распрострањен бол и недовољно болних тачака, док други имају тачке, али њихова општа дистрибуција бола није довољно распрострањена.
Какво стање имају ако то није ФМС (Црофт ет ал 1992)?
Ако сви критеријуми нису у потпуности испуњени, а људима са, рецимо, 9 или 10 поена (уместо потребних 11) буде понуђена дијагноза ФМС (и стога стекну право на надокнаду осигурања или инвалиднине, или су погодни за укључивање у истраживање пројекти), шта је са особом са само 8 болних тачака која испуњава све остале критеријуме?
У људском смислу, ово је све далеко од академске вежбе, јер бол овог степена је узнемирујући и можда онемогућавајући, без обзира да ли је 11 (или више) тачака болно или не. Клинички, такви пацијенти би требало да добију исту пажњу, где год да се налазе у спектру инвалидитета, и без обзира на резултат осетљивости, ако је њихов бол довољан да захтева стручну пажњу.
Као што ће постати јасно како се испитивање ФМС-а буде одвијало у овом и наредним поглављима, фрустрација пацијента је у великој мери усклађена са оним здравствених радника који покушавају да разумеју и понуде третман за пацијента са ФМС. То је углавном зато што се из досадашњих истраживачких напора није појавио ниједан јединствени етиолошки образац. Расел (у Менсе & Симонс 2001) то сумира на следећи начин:
Узрок ФМС-а је непознат, али све већи докази указују на то да његова патогенеза укључује аберантну неурохемијску обраду сензорних сигнала у ЦНС-у. Симптоматски резултат је снижавање прага бола и појачавање нормалних сензорних сигнала све док пацијент не осети скоро константан бол.
Као што ће такође постати јасно, компоненте патогенезе стања обично укључују биохемијске, психолошке и биомеханичке карактеристике. Негде у комбинацији узрочних елемената и јединствених карактеристика појединца могу се налазити могућности за функционално побољшање и ублажавање често непоправљивог бола и других симптома повезаних са ФМС.
Други симптоми осим бола
Године 1992, на Другом светском конгресу о миофасцијалном болу и фибромиалгији у Копенхагену, направљен је документ о консензусу о фибромиалгији који је касније објављен у Тхе Ланцет (Копенхашка декларација 1992). Ова декларација је прихватила дефиницију АЦР фибромиалгије као основу за дијагнозу и додала низ симптома тој дефиницији (осим широко распрострањеног бола и вишеструких осетљивих тачака), укључујући упоран умор, општу јутарњу укоченост и сан који не освежава.
Документ из Копенхагена препознао је да људи са ФМС понекад заиста могу имати мање од 11 болних тачака – што је јасно важно ако је испуњена већина других критеријума за дијагнозу. У таквом случају, дијагноза „могућег ФМС“ се сматра прикладном, са накнадним прегледом који се предлаже да се поново процени стање.
Постоје практичне импликације за граничну тачку (симптома или бројева болних тачака, на пример) у постављању такве дијагнозе: оне се директно односе на надокнаду осигурања и/или инвалиднине, као и, могуће, на диференцијалну дијагнозу.
У документу из Копенхагена се додаје да се ФМС види као део већег комплекса који укључује симптоме као што су главобоља, иритабилна бешика, дисменореја, екстремна осетљивост на хладноћу, немирне ноге, необични обрасци утрнулости и пецкања, нетолеранција на вежбање и други симптоми .
Минд Иссуес
Копенхашка декларација (1992) о симптомима повезаним са ФМС (преко и изнад бола, што је јасно дефинишућа карактеристика) такође се бави психолошким обрасцима који су често повезани са ФМС, односно анксиозношћу и/или депресијом.
Могућа психолошка компонента у ФМС-у је област проучавања препуна укорењених уверења и одбрамбених одговора. Велики број медицинских мишљења приписује читав феномен ФМС - као и синдром хроничног умора (ЦФС) - арени психосоматских/психосоцијалних болести. Једнако добро дефинисан став, који заузимају многи здравствени радници, као и већина пацијената, сматра да су симптоми анксиозности и депресије чешће резултат, а не узрок, бола и инвалидитета који се доживљавају у ФМС (МцИнтире 1993а).
Прегледни рад из 1994. анализирао је све британске медицинске публикације на тему ЦФС од 1980. надаље и открио да 49% фаворизује неоргански узрок, док само 31% фаворизује органски узрок. Када је популарна штампа испитана на исти начин, између 70% (новине) и 80% (женски часописи) дало је предност органском објашњењу (МцЦлеан & Весселеи 1994).
Типична перспектива која се односи на углавном „психолошку” етиологију је мултицентрична студија Епстеина и његових колега, која је објављена 1999. године. Она је закључила: „У овој мултицентричној студији, особе са ФМС су показале изражено функционално оштећење, висок ниво неких доживотни и тренутни психијатријски поремећаји и значајан тренутни психолошки стрес. Најчешћи забележени поремећаји су велика депресија, дистимија, панични поремећај и једноставна фобија.
Многи водећи истраживачи ФМС-а који се држе органског – биохемијског – неуролошког објашњења за главне симптоме, међутим, одбацују психолошка објашњења за ово стање. Др Џеј Голдштајн, чија ће детаљна и важна истраживања и клинички увиди у негу пацијената са ЦФС и ФМС бити изнети касније у овој књизи, користи термин „неуросоматски“ да би описао оно што види као поремећај централне обраде информација. Он јасно износи свој став у вези са неорганском, психосоцијалном школом мишљења (Голдстеин 1996):
Многе болести [ЦФС, ФМС] које се лече овим моделом [неуросоматске] медицинске заједнице још увек називају „психосоматским“, а психијатри, неуролози и лекари опште праксе лече их психодинамички. Друштвени антрополози такође имају своје теорије које описују ЦФС као „неурастенију“ из 1990-их и „синдром везан за културу“ који „измешта потиснуте сукобе пацијената који нису у стању да изразе своје емоције („алекситимика“) у културно прихватљиву вирусну болест или имунитет. дисфункција. Когнитивно-бихејвиорална терапија је можда прикладнија, јер је суочавање са перипетијама њихових болести, које непредвидиво расту и нестају, велики проблем за већину оболелих. Неколико истраживача психосоматских болести (осим оних који истражују паничне поремећаје) бринуло се о патофизиологији пацијената које проучавају, изгледајући задовољно да дефинишу ову популацију у психосоцијалним феноменолошким терминима. Ова позиција постаје све неодрживија како дуалност ума и тела нестаје.
Голдстеин каже да пацијенте упућује на психотерапију само ако су самоубилачки депресивни. Он наглашава нормализацију (користећи различите лекове) биохемијске основе за дисфункцију неуронске мреже, за коју се и сам уверио да је основни узрок ових (и многих других) стања.
Када узрок није узрок?
Голдстеинове методе ће бити испитане у каснијим поглављима; међутим, могло би се показати корисним у овој фази да се направи мало скретање како би се разјаснила важност гледања даље од очигледних узрока у покушају да се открије њихово порекло.
Како напредујемо кроз сагу која је ФМС (и ЦФС), наићи ћемо на бројне добро дефинисане позиције које тврде да је доминантни узрок Кс или И � или чешће комбинација Кс и И (и можда других). Истина је да у неким важним случајевима ови "узроци" сами по себи имају основне узроке, који би могли бити корисни терапеутски.
Пример – који ће се касније појавити детаљније – је сугестија да су многи проблеми повезани са ФМС (и ЦФС) повезани са алергијом (Тунцер 1997). Ово може бити тако у смислу да се одређена храна или супстанце могу показати, у датим случајевима, да изазову или погоршају симптоме бола и умора. Али шта производи ову повећану реактивност/осетљивост? Да ли постоје препознатљиви узроци интолеранције (обично на храну) (Вентура ет ал 2006)?
У неким случајевима се може показати да је ово резултат малапсорпције великих молекула кроз цревни зид, вероватно због оштећења мукозних површина црева (Тагессон 1983, Зар 2005). У неким случајевима може се показати да је само оштећење слузокоже резултат абнормалног квасца или прекомерног раста бактерија, који је резултат претходне (вероватно неодговарајуће) употребе антибиотика и последичног поремећаја нормалне флоре и њихове контроле над опортунистичким организмима (Цриссингер 1990). Или поремећена слузница црева може бити повезана са ендотоксемијом која укључује поремећени статус корисних бактерија (МцНаугхт ет ал 2005).
Слојеви лука могу се ољуштити један по један, откривајући узроке који су све даље од очигледног. Бол се погоршава алергијом, која настаје услед оштећења слузокоже црева, услед прекомерног раста гљивица, услед прекомерне или неодговарајуће употребе антибиотика… и тако даље. Алергија у овом примеру није узрок сама по себи, већ фактор погоршања, карика у ланцу, и док би лечење могло на задовољавајући начин да смањи симптоме, не би се нужно бавило узроцима. Нити лечење прекомерног раста бактерија или квасца, иако би и ово могло помоћи у смањењу општег симптома.
Где је узрок у ФМС-у ове особе? Вероватно у сложеном низу испреплетених (често историјских) карактеристика, које је можда немогуће распетљати. Стога, приступи попут оних који се усмеравају на алергију или повећану пропустљивост, иако су (у овом случају) валидни и корисни, не морају нужно да се баве основним узроцима.
Да ли је ово битно? У Голдстеиновом моделу етиологије ФМС и ЦФС суочени смо са неуронском мрежом која је нефункционална. Он признаје да еволуција такве државе захтева неколико елемената који међусобно делују:
� основна осетљивост која је вероватно генетски изазвана
� неки развојни фактори у детињству (физичко, хемијско или психичко злостављање/траума, на пример)
� вероватно степен вирусне енцефалопатије (под утицајем �ситуационих поремећаја имуног одговора�)
� Повећана подложност стресорима околине као резултат смањења неуралне пластичности.
Могућност да је рана развојна траума или злостављање карактеристика је подржана истраживањем. На пример, Веиссбецкер ет ал (2006) извештавају да:
Одрасли са синдромом фибромиалгије пријављују високе стопе трауме у детињству. Неуроендокрине абнормалности су такође примећене у овој популацији. Налази сугеришу да озбиљна трауматска искуства у детињству могу бити фактор неуроендокрине дисрегулације код одраслих особа које пате од фибромиалгије. Треба проценити историју трауме и психосоцијална интервенција може бити индикована као компонента лечења фибромиалгије.
Може се видети да су „узроци“ унутар овог модела широко распрострањени. Голдштајнове (изгледа успешне) интервенције се баве оним што се дешава на крају овог сложеног низа догађаја када је неуронска мрежа, као резултат, постала нефункционална. Манипулисањем биохемијом тог крајњег стања, многи (Голдштајн каже да већина) симптоми његових пацијената очигледно се драматично и брзо побољшавају.
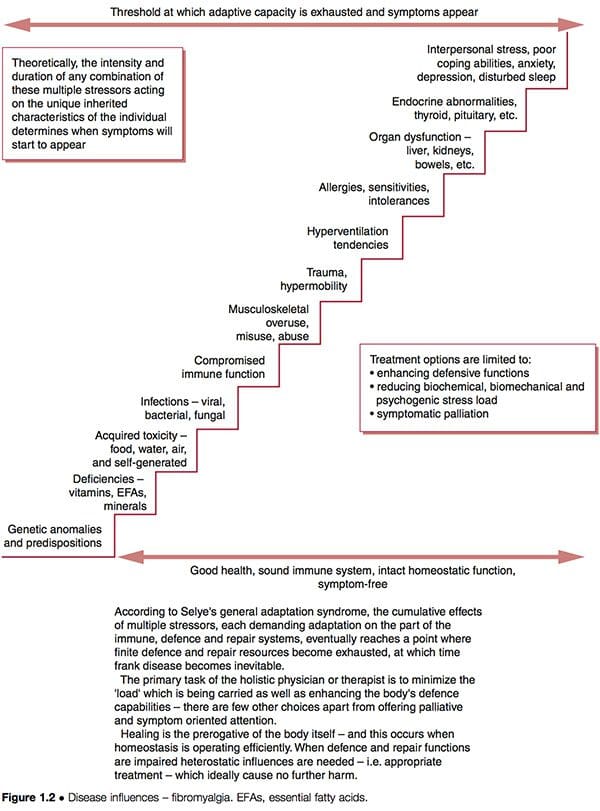
Такво побољшање не значи нужно да су основни узроци отклоњени; ако они и даље функционишу, може се очекивати да ће се будући здравствени проблеми на крају појавити. Шематски приказ 'степенице ка лошем здрављу' (слика 1.2) указује на неке од могућих карактеристика које постоје у компликованим дисфункционалним обрасцима као што је ФМС, где су адаптивни ресурси растегнути до својих граница, и 'стадијум исцрпљености' у Сељеов општи адаптациони синдром је достигнут (Селие 1952). Види такође расправу о алостази у Поглављу 3, посебно у табели 3.2.
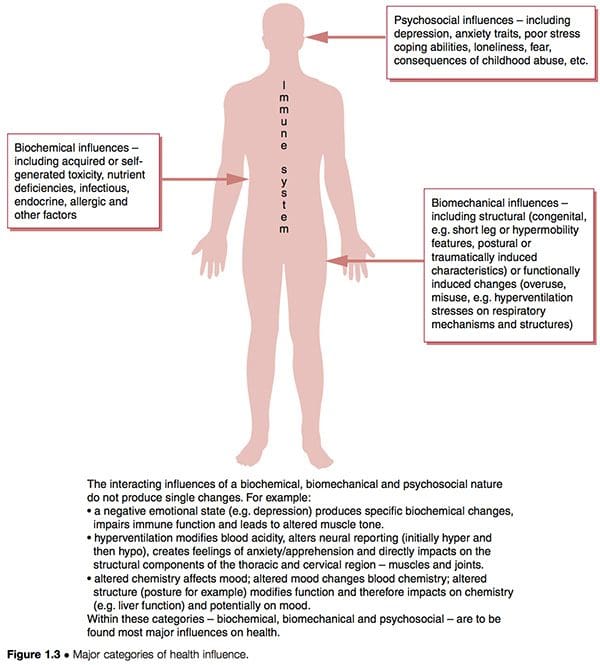
Чини се да дисфункционални обрасци као што су ЦФС и ФМС имају три етиолошке карактеристике које се преклапају у интеракцији са јединственим урођеним и накнадно стеченим карактеристикама појединаца како би се одредио њихов посебан степен рањивости и подложности (Слика 1.3):
1. Биохемијски фактори. То може укључивати токсичност, недостатак, инфективне, ендокрине, алергијске и друге карактеристике (Воод 2006).
2. Биомеханички фактори. То може укључивати:
а. структурне (конгениталне � тј. кратке ноге или карактеристике хипермобилности � постуралне или трауматски изазване карактеристике) (Гедалиа ет ал 1993, Голдман 1991)
б. функционални (обрасци прекомерне употребе, хипервентилациони стрес на респираторне механизме, итд.)
ц. неуролошки (сензибилизација, преосетљивост � �навијање�) (Стауд ет ал 2005).
3. Психосоцијални фактори. То може укључивати особине депресије и/или анксиозности, лоше способности суочавања са стресом, посттрауматски стресни поремећаји итд. (Аргуеллеса ет ал 2006).
Хајде да укратко размотримо модел дисфункције др Голдстеина, који сугерише дисфункцију неуронске мреже као „узрок“ ФМС-а, који је сам по себи резултат комбинације карактеристика као што је горе наведено (Голдстеин 1996). Ако користимо клиничке опције предложене на слици 1.2, можемо видети да је могуће покушати:
1. смањити биохемијски, биомеханички или психогени стрес на који особа реагује
2. побољшају одбрамбене, поправке и имунолошке функције особе тако да могу ефикасније да се носе са овим стресорима
3. ублажити симптоме, надамо се да не изазове било какво повећање адаптивних захтева на већ преоптерећеном систему.
Које од ових тактика се користе у Голдстеиновом приступу третману у којем се спроводи биохемијска манипулација изазвана лековима, и да ли се ово бави узроцима или симптомима, и да ли је то важно, све док постоји опште побољшање?
Конкретна филозофска перспектива коју је усвојио практичар/терапеут ће одредити његов суд о овом питању. Неки могу видети да брзо ублажавање симптома за већину ових пацијената оправдава Голдстеинов посебан терапијски приступ. Други би могли да виде да ово нуди краткорочне користи, а не решавање основних узрока и оставља вероватноћу да се врате првобитни симптоми или да други еволуирају. Ова питања ће бити истражена у вези са овим и другим приступима третману ФМС-а у наредним поглављима.
Повезани услови
Постоји низ других сложених стања која имају обрасце симптома који опонашају многе од оних уочених у ФМС, посебно:
� Синдром хроничног миофасцијалног бола (МПС) који укључује вишеструке активне миофасцијалне тригер тачке и њихове болне последице
� Синдром хроничног умора (ЦФС) који у свом асортиману симптома има скоро све оне који се приписују ФМС, са већим нагласком на елементе умора, а не на оне бола
� вишеструка хемијска осетљивост (МЦС)
� посттрауматски стресни поремећај (ПТСП). МПС, ФМС, МЦС (на пример, у вези са оним што је постало познато као синдром Заливског рата) и ЦФС – њихове сличности, а понекад и велики степен преклапања у њиховој презентацији симптома, као и њихове разлике – биће испитане касније. поглавља. Једна карактеристика свих ових стања која је истакнута заснива се на токсичној/биохемијској хипотези, која укључује „повишене нивое азотног оксида и његовог снажног оксидативног производа, пероксинитрита“ (Палл 2001).
Друге теорије узрочности
Појавиле су се различите теорије о узрочности ФМС-а, при чему се многе од њих преклапају, а неке су у суштини исте као друге, са само малим разликама у нагласку у погледу етиологије, узрока и последице. Сматра се да ФМС укључује било коју комбинацију следећих (као и других) узрочних карактеристика, од којих свака поставља питања, као и сугерише одговоре и терапијске могућности:
� ФМС може бити неуроендокрини поремећај, посебно који укључује дисбаланс хормона штитасте жлезде (видети Поглавље 10) (Гаррисон & Бреединг 2003, Хонеиман 1997, Лове 1997, Лове & Хонеиман-Лове 2006) и/или хипофизни хормон као директан хормон раста (имбаланс хипофизе). резултат поремећаја сна – кључна карактеристика ФМС-а, и/или недостатак физичке вежбе) (Молдофски 1993). Питање које онда треба поставити је шта узрокује ендокрини поремећај? Да ли је то генетски условљено како неки верују или је резултат недостатка, токсичности, алергије, аутоимуног стања или инфекције?
Дуна & Вилке (1993) предлажу да поремећени сан доводи до смањене производње серотонина и последичног смањења ефеката ендорфина који модулирају бол и повећаног нивоа 'супстанце П', у комбинацији са променама симпатичког нервног система које резултирају исхемијом мишића и повећаном осетљивошћу на бол (Дуна & Вилке 1993). Ова хипотеза почиње са симптомом, поремећајем сна, и логично је питање шта то доводи до тога?
� Дисаутономија, аутономна неравнотежа или дисфункција, коју карактерише 'немилосрдна симпатичка хиперактивност', израженија ноћу (Мартинез-Лавин & Хермосилло 2005), предложени су као основни узроци у подгрупи особа са ФМС (и ЦФС). Многи такви пацијенти су такође означени болешћу у вези са Заливским ратом (Геиссер ет ал 2006, Халеи ет ал 2004, ван дер Борне 2004).
� Микротраума мишића може бити узрок, вероватно због генетске предиспозиције (и/или дисфункције хормона раста), што доводи до цурења калцијума и тако повећава контракцију мишића и смањује снабдевање кисеоником. Повезано смањење производње енергије митохондрија довело би до локалног умора и немогућности да се вишак калцијума избаци из ћелија, што би резултирало локалном хипертонијом и болом (Волфе ет ал 1992). Питање зашто се микротраума мишића јавља више код неких људи него код других, или зашто је поправка спорија, захтева истраживање.
� ФМС може бити поремећај модулације бола који је барем делимично резултат дисфункције мозга (лимбичког система) и који укључује погрешно превођење сензорних сигнала и последично погрешно извештавање (Голдстеин 1996). Зашто и како лимбички систем и неуронске мреже постају нефункционалне је кључ ове хипотезе (коју је промовисао Голдстеин, као што је горе наведено).
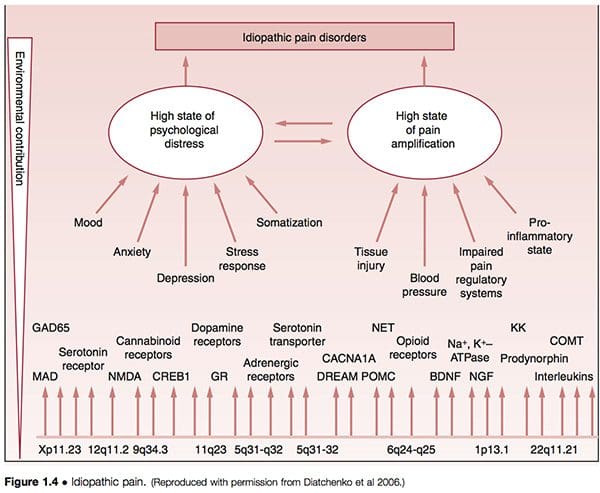
� Предложено је да оно што се назива идиопатским поремећајима бола (ИПД) – као што су поремећаји темпоромандибуларног зглоба (ТМЈД), синдром фибромиалгије (ФМС), синдром иритабилног црева (ИБС), хроничне главобоље, интерстицијски циститис, хронични бол у карлици, хронични тинитус , поремећаји повезани са трном и вулварни вестибулитис (ВВС) � су посредовани генетском варијабилности појединца, као и изложеношћу догађајима из околине. Сматра се да примарни путеви рањивости који леже у основи развоја оваквих стања укључују појачавање бола и психолошки стрес, модификоване полом и етничком припадношћу (Диатцхенко ет ал 2006) (Слика 1.4).
� ФМС може бити конгенитално стечен поремећај, вероватно повезан са неадекватном тироидном регулацијом транскрипције гена, са аутозомно доминантном карактеристиком (Лове ет ал 1997, Пеллегрино ет ал 1989). Као што ће бити истакнуто, неке истраживачке студије су пронашле доказе о генетски повезаној предиспозицији за ФМС. Урођене структурне абнормалности, као што је екстремна лабавост лигамента (тј. хипермобилност (Карааслан ет ал 2000)) и Цхиари малформације (видети даљу дискусију о томе у Поглављу 3 (Кеслер & Мандизабал 1999, Тхиминеур ет ал 2002)), свакако изгледа предиспонирају према ФМС-у. Питања која ово поставља укључују: који фактори погоршавају ове предиспозиције и да ли се нешто може учинити поводом њих?
� Худсон ет ал (2004) су предложили да је фибромиалгија један члан групе од 14 психијатријских и медицинских поремећаја (поремећај недостатка пажње/хиперактивности, булимија нервоза, дистимични поремећај, генерализовани анксиозни поремећај, велики депресивни поремећај, опсесивно-компулзивни поремећај, панични поремећај , посттрауматски стресни поремећај, предменструални дисфорични поремећај и социјална фобија � плус четири медицинска стања: фибромиалгија, синдром иритабилног црева, мигрена и катаплексија), заједнички названи поремећај афективног спектра (АСД), за које се претпоставља да деле могуће наследне патофизиолошке карактеристике. Након детаљне анализе података од 800 особа са и без фибромиалгије (и додатних стања која се процењују), Худсон и сарадници су закључили да су садашње информације додале доказе да се психијатријски и медицински поремећаји, груписани под термином АСД, одвијају заједно у породицама, повећавајући могућност да ови поремећаји деле наследну физиолошку абнормалност.
Неки сматрају да је основни узрок ФМС-а резултат (често комбинованог) укључивања алергија, инфекција, токсичности и фактора нутритивног недостатка који сами по себи производе главне симптоме ФМС-а (и ЦФС-а), као што су умор и бол, или који повезани су са ендокриним дисбалансом и разним последицама које су горе наведене, као што су дисфункција хормона штитне жлезде и/или поремећај спавања (Абрахам & Лубран 1981, Бланд 1995, Цлевеланд ет ал 1992, Фибромиалгиа Нетворк Невслеттерс 1990–94, Палл2001, 1981 1985). Листа могућих карактеристика интеракције попут ових, које често коегзистирају код некога са ФМС-ом, нуди могућност интервенцијских стратегија које се, чини се, фокусирају на узроке, а не на последице. На пример, идентификовани су специфични „ексцитотоксини” као што је мононатријум глутамат (МСГ) који изазивају симптоме ФМС (Смитх ет ал 2001). Ови и други примери ће бити испитани у каснијим поглављима.
� Хипотеза централне сензибилизације сугерише да централни механизми ФМС бола зависе од абнормалних периферних инпута за развој и одржавање стања (Виерцк 2006). Значајна литература дефинише периферне периферне интеракције ЦНС-а које изгледају саставни део бола фибромиалгије. Генерализована преосетљивост повезана са овим стањем усмерила је интересовање на централне (ЦНС) механизме за поремећај. То укључује централну сензибилизацију, централну дезинхибицију и дисфункционалну хипоталамус-хипофизно-надбубрежну (ХПА) осовину. Међутим, тврди се да централни ефекти повезани са фибромиалгијом могу бити изазвани периферним изворима бола. У овом моделу, хронични ноцицептивни унос изазива централну сензибилизацију, повећавајући бол и активирајући ХПА осу и симпатички нервни систем. Хронична симпатичка активација тада индиректно сензибилизира периферне ноцицепторе и ствара зачарани круг. (Погледајте такође напомене о фацилитацији касније у овом поглављу, као и даљу дискусију о централној и периферној сензибилизацији у поглављу 4.)
� Употреба МРИ и друге технологије скенирања/сликања сугерише да концепт централне сензибилизације има објективне доказе који то подржавају. О овој теми се даље говори у Поглављу 3 (погледајте „Полисимптоматски пацијент”) и Поглављу 4 (погледајте „Хипотезу централне сензибилизације” и Слику 3.1). Два примера сликовних доказа, који се односе на измењену морфологију мозга и/или понашање у вези са ФМС, сумирани су у оквиру 1.3.
� У оквиру `алергије` и `нетолеранције` као покретача симптома ФМС лежи хипотеза која остаје контроверзна, али вредна расправе. Ово се односи на концепт нетолеранције специфичне за крвну групу која је резултат интеракције између лектина (молекула протеина) добијених из хране и специфичних ткивних маркера који се односе на крвну групу појединца. Д'Адамо (2002), који је највише учинио да промовише овај концепт, наводи (у вези са обољелима од ФМС-а који су тип О):
Постало је очигледно да они који су типа О и пате од фибромиалгије могу видети прилично драматичне реакције ако се држе компоненте дијете без пшенице довољно дуго. Недавна студија показује да дијететски лектини у интеракцији са ентероцитима (ћелијама које облажу црева) и лимфоцитима могу олакшати транспорт патогених антигена из исхране и из црева до периферних ткива, што заузврат изазива упорну имунолошку стимулацију на периферији тела, као нпр. зглобовима и мишићима (Цордаин ет ал 2000). Ово, упркос чињеници да многи нутриционисти и даље постављају питање да ли лектини уопште доспевају у системску циркулацију! Код генетски подложних појединаца, ова лектинска стимулација може на крају довести до експресије поремећаја као што су реуматоидни артритис и фибромиалгија путем молекуларне мимикрије, процеса у којем страни пептиди, слични по структури ендогеним пептидима, могу изазвати унакрсну реакцију антитела или Т-лимфоцита и чиме се крши имунолошка толеранција. Дакле, уклањањем општих и специфичних лектина типа О из исхране, дозвољавамо имунолошком систему да поново развије толеранцију, упала почиње да јењава и може да почне зарастање.

Многи пацијенти са ФМС-ом показују низак ниво угљен-диоксида када се одмарају, што је индикација могуће хипервентилације. Симптоми хипервентилације блиско одражавају симптоме ФМС и ЦФС, а образац дисања у горњем делу грудног коша који укључује озбиљно оптерећује мишиће горњег дела тела који су највише погођени ФМС-ом, као и производе велике дефиците кисеоника у мозгу и тако утичу његова обрада информација као што су поруке примљене од рецептора за бол (Цхаитов ет ал 2002, Јанда 1988, Кинг 1988, Лум 1981). Када су присутне тенденције хипервентилације, у неким случајевима се могу видети као одговор на повишене нивое киселине (можда због дисфункције органа) или могу бити резултат чисте навике. Поновна обука дисања може, код неких пацијената са ФМС, понудити средство за брзу модификацију симптома (Реадхеад 1984).
� Психогени (или психосоматски) реуматизам је назив који приписују ФМС-у (и другим неспецифичним хроничним проблемима болова у мишићима) они који не желе да виде органско порекло синдрома. Све до 1960-их било је предложено да се таква стања третирају као „психонеуроза“ (Варнер 1964). У ФМС, као иу свим хроничним облицима лошег здравља, несумњиво постоје елементи емоционалне укључености, било као узрок или као последица. Они директно утичу на перцепцију бола и имунолошку функцију и, без обзира да ли су узрочници или не, имају користи од одговарајуће пажње, помажући и у опоравку и рехабилитацији (Мелзацк & Валл 1988, Соломон 1981).
� Неки виде ФМС као екстремни синдром миофасцијалног бола (МПС), где бројни активни миофасцијални окидачи производе бол и локално и на даљину (Тхомпсон 1990). Други виде ФМС и МПС као карактеристичне, али признају да „није неуобичајено да пацијент са синдромом миофасцијалног бола напредује са временом до клиничке слике идентичне оној код ФМС“ (Беннетт 1986а). Међу најважнијим практичним приступима ФМС за ублажавање болова биће потреба да се идентификују и деактивирају миофасцијалне тригер тачке које могу утицати на укупни терет бола. Више различитих приступа, у распону од електроакупунктуре до мануелних метода, биће детаљно описани (погледајте посебно поглавља 6, 8 и 9).
� Чини се да је траума (нпр. трзај врата) кључна карактеристика почетка у многим случајевима ФМС-а, а посебно повреда грлића материце, посебно оних које укључују субокципиталну мускулатуру (Беннетт 1986б, Цуратоло ет ал 2001, Халлгрен ет ал 1993). Препознавање механичких, структурних фактора омогућава интервенције које се баве њиховим реперкусијама, као и психолошким ефектима трауме. У 9. поглављу Царолин МцМакин представља убедљиве доказе за употребу микроструја у лечењу ФМС-а трауматског (посебно цервикалног региона) порекла.
� Постоји модел „имуне дисфункције” за мијалгични енцефаломијелитис (МЕ) – то је јединствено британско име за оно што се чини као амалгам синдрома хроничног умора и фибромиалгије. Ово предлаже вирусни или други (вакцинација, траума, итд.) почетни покретач који може довести до упорне прекомерне активности имуног система (прекомерна производња цитокина). У вези са овим могу бити алергије на хемикалије и/или храну, поремећај хипоталамуса, хормонска неравнотежа и 'неисправност' специфичних области мозга (нпр. лимбички систем). Примарна карактеристика овог модела је преактивна имунолошка функција, са многим другим карактеристикама, као што су ендокрини дисбаланс и дисфункција мозга, које су секундарне (Мацинтире 1993б). У недавним истраживањима, присуство системских бактеријских, микоплазмалних и вирусних коинфекција код многих пацијената са ЦФС и ФМС је карактеристика (Ницолсон ет ал 2002).
Мишићно-скелетни терен ФМС-а
Чини се да тренутна истраживања и клинички консензус указују на то да ФМС није првенствено мишићно-скелетни проблем, иако се његови главни симптоми манифестују управо у ткивима овог система: �Фибромиалгија је хронично, болно, мишићно-скелетно стање које карактерише раширени бол и болови осетљивости повезане са: 1) промењеном перцепцијом бола, абнормалним обрасцима спавања и смањеним серотонином у мозгу; и 2) абнормалности микроциркулације и енергетског метаболизма у мишићима� (Еисингер ет ал 1994).
Ове карактеристике, које укључују абнормалну микроциркулацију и енергетски дефицит, су предуслови за еволуцију локализованих подручја миофасцијалног дистреса и неуралне хиперреактивности (тј. тригер тачака). Као што је назначено, једно од кључних питања на које треба одговорити у сваком датом случају је степен до којег бол особе потиче од миофасцијалних тригер тачака или других мишићно-скелетних извора, јер се они могу лакше модификовати од сложених основних неравнотежа. који производе, доприносе или одржавају примарно ФМС стање.
Историја фибромиалгије: рано истраживање
Велики део истраживања ФМС (под различитим називима – видети оквир 1.1), и физиолошких механизама који повећавају наше разумевање феномена ФМС, спроведено је током прошлог века (и раније) и вредно је прегледа. Додатна истраживања, паралелна са оним фокусираним на хронични бол у мишићима, могу разјаснити процесе на раду у овом сложеном стању.
Корров рад на фацилитацији
Међу најзначајнијим истраживачима у области мишићно-скелетне дисфункције и бола у последњих пола века био је професор Ирвин Кор, чији рад на објашњавању феномена фасилитације нуди важан увид у неке од догађаја који се дешавају у ФМС-у и, тачније, у миофасцијалном болу. подешавања. Непотребно је рећи да се они често преклапају. Као што је горе наведено, у клиничком контексту од виталног је значаја знати који степен бола који се осећа у ФМС је резултат миофасцијалног бола, пошто се овај део пакета против болова може релативно лако модификовати или елиминисати (видети Цхс 8 и 9) .
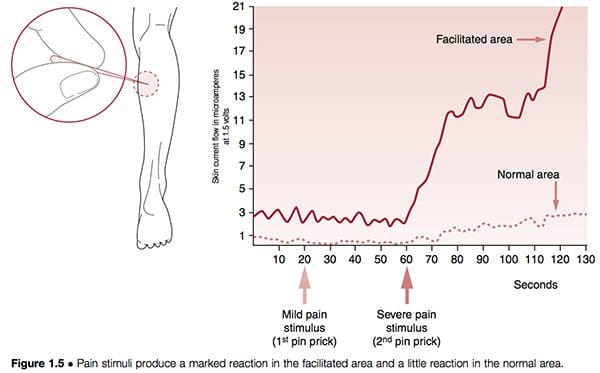
Неуралне структуре могу постати хипер-реактивне у кичменом и параспиналном ткиву или у скоро сваком другом меком ткиву. Када се нађу близу кичме, феномен је познат као сегментна фацилитација. Када се такве промене јављају у лигаментима, тетивама или периосталним ткивима, оне се називају тригер тачке; ако се налазе у мишићима или у фасцији, називају се "миофасцијалне" тригер тачке. У раним студијама најважнијег истраживача фацилитације, Ирвина Кора (1970, 1976), он је показао да је карактеристика једностраног сегментног фацилитације да једна страна има нормалну отпорност коже на струју у поређењу са контралатералном страном, фацилитираном површином. , где је присутно значајно смањење отпора. Када је �стрес� � у облику убода или топлоте � примењен на било које друго место у телу, а две области кичме су праћене, област фацилитације је показала драматичан пораст електричне (тј. неуролошке) активности. У једном експерименту добровољци су имали игле убачене у мишић поткољенице како би се измерио ефекат на параспиналне мишиће, који су праћени електричном активношћу. Док се у нормалном региону није десило скоро никакво повећање, олакшано подручје је показало значајно повећану неуролошку активност након 60 секунди (Корр 1977) (слика 1.5). Ова и бројне сличне студије су потврдиле да ће било који облик стреса који утиче на појединца – било да је климатски, токсичан, емоционални, физички или било шта друго – довести до повећања неуролошког учинка из олакшаних подручја.
У поглављу 9, Царолин МцМакин описује како неки облици трауме, посебно они који утичу на структуре грлића материце, могу довести до хроничне локалне фацилитације, што резултира болом налик ФМС-у. Она извештава да третман коришћењем микроструја, ручних модалитета и нутритивне подршке често може олакшати или чак уклонити такве симптоме.
Професор Мајкл Патерсон (1976) објашњава концепт сегменталне (кичмене) фацилитације на следећи начин:
Концепт олакшаног сегмента наводи да се због абнормалних аферентних или сензорних инпута у одређено подручје кичмене мождине, то подручје одржава у стању стално повећане ексцитације. Ова фацилитација омогућава да нормално неефикасни или сублиминални стимуланси постану ефикасни у производњи еферентног излаза из фацилитираног сегмента, што доводи до тога да се и скелетни и висцерални органи инервирани захваћеним сегментом одржавају у стању претеране активности. Вероватно је да је соматска дисфункција са којом је повезан фацилитирани сегмент директан резултат абнормалне сегментне активности, као и да је делимично одговорна за фацилитацију.
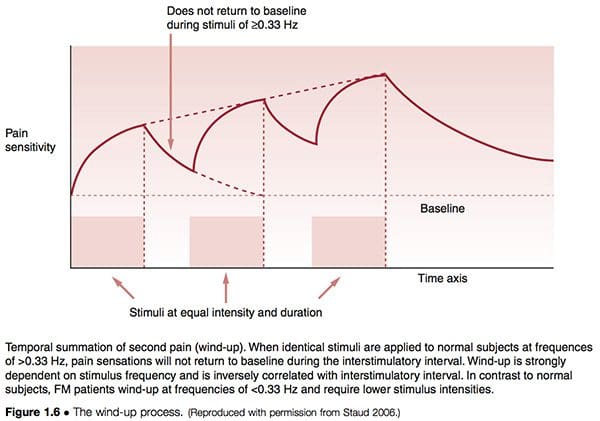
Завршавање и олакшавање
Процес познат као завршавање (слика 1.6) подржава концепте фасилитације, у различитим терминима. Стауд (2006) је описао однос између периферних импулса бола који доводе до централне сензибилизације на следећи начин:
Све већи број доказа указује на периферна ткива као релевантне факторе који доприносе уносу болних импулса који могу или покренути или одржати централну сензибилизацију, или обоје. Добро је познато да упорна или интензивна ноцицепција може довести до неуропластичних промена у кичменој мождини и мозгу, што резултира централном сензибилизацијом и болом. Овај механизам представља обележје ФМ и многих других синдрома хроничног бола, укључујући синдром иритабилног црева, темпоромандибуларни поремећај, мигрену и бол у доњем делу леђа. Важно је да је након успостављања централне сензибилизације потребан само минималан ноцицептивни унос за одржавање стања хроничног бола. Показало се да додатни фактори, укључујући негативан утицај на бол и лош сан, значајно доприносе клиничком болу у ФМ.
Сличности између савремених неуролошких опсервација и Корровог оригиналног рада су јасне.
Узбуђење и олакшавање
Емоционално узбуђење такође може утицати на осетљивост неуронских путева на сензибилизацију. Повећање падајућих утицаја од емоционално узбуђеног субјекта би резултирало повећањем токсичног узбуђења у путевима и омогућило додатним инпутима да произведу сензибилизацију при нижим интензитетима. Ово имплицира да би се од високо емотивних људи, или од оних у високо емоционалној ситуацији, очекивало да покажу већу инциденцу олакшавања кичмених путева или локалних подручја миофасцијалног дистреса (Балдри 1993).
Ово има посебан значај за фибромиалгију, где појачано узбуђење (из разних могућих разлога, као што ће постати јасно), поред могуће дисфункције лимбичког система, доводи до великих утицаја из виших центара (Голдстеин 1996). Пошто виши мождани центри утичу на тоничне нивое кичмених путева, могло би се очекивати да ће физички тренинг и ментални ставови такође имати тенденцију да промене тоничну ексцитабилност, смањујући осетљивост особе на сензибилизацију од свакодневног стреса. Стога би се од спортисте очекивало да издржи релативно висок ниво аферентног инпута пре него што искуси самосталне резултате сензибилизације. Ово је такође релевантно за фибромиалгију, где постоје бројни докази о благотворном утицају програма аеробног тренинга (МцЦаин 1986, Рицхардс & Сцотт 2002).
Селективно запошљавање моторних јединица
Истраживачи су показали да мали број моторних јединица, лоцираних у одређеним мишићима, може показивати скоро константну или понављану активност када се на њих утиче психогено. Активност ниске амплитуде (користећи површински ЕМГ) била је евидентна чак и када мишић није био ангажован, ако је постојао било какав степен емоционалног узбуђења. �Мала група моторних јединица ниског прага може бити под знатним оптерећењем током дужег временског периода… међу њима преовлађују моторне јединице са [постуралним] влакнима типа 1. Ако испитаник више пута регрутује исте моторичке јединице, преоптерећење може довести до метаболичке кризе. (Ваерстед ет ал 1993). Импликације овог истраживања су дубоке јер повезују чак и ниске степене емоционалног стреса са скоро константном сензибилизацијом специфичних миофасцијалних структура, са импликацијама повезаним са фацилитацијом и стварањем бола. Ова етиологија је паралелна са предложеном еволуцијом миофасцијалних тригер тачака, као што су предложили Симонс ет ал (1999).
Не само мијелинизована влакна
Истраживање Роналда Крамиса показало је да, у условима хроничног бола, неноцицептивни неурони могу постати сензибилизирани да носе импулсе бола (Крамис 1996). Хиперсензибилизација кичмених неурона може заправо укључивати неноцицептивне неуроне који мењају свој фенотип тако да почну да ослобађају супстанцу П. Сматра се да ово може играти значајну улогу у перцепцији бола ФМС-а, пошто се одржава повећан ниво супстанце П у цереброспиналној течности. појачано појачање онога што би се нормално регистровало као бенигни импулси. Истраживање сугерише да импулси из повезаних стања као што су стална вирусна активност, 'мишићни дистрес' или иритабилна црева могу бити адекватни за одржавање централне перцепције бола.
Локална фацилитација
Осим параспиналних ткива, где се манифестује сегментна фацилитација, као што је горе описано, локализована подручја неуронске фацилитације могу се појавити у скоро свим меким ткивима: то се називају миофасцијалне тригер тачке.
Већи део основног истраживања и клиничког рада на овом аспекту фацилитације предузели су доктори Јанет Травелл и Давид Симонс (Симонс ет ал 1999; Травелл 1957; Травелл & Симонс 1986, 1992; видети такође Цхс 6 и 8). Травелл и Симонс су у евиденцији изјавили да ако је бол довољно јак да наведе пацијента да затражи стручни савет (у одсуству органске болести), то обично укључује упућени бол, па је стога подручје окидача вероватно фактор. Подсећају нас да су обрасци упућеног бола константни у дистрибуцији код свих људи и да ће варирати само интензитет наведених симптома/бола.
Импликација за пацијента са фибромиалгијом је могућност (према Травеллу и Симонс-у ово је права извесност) да њихов бол као део састава има захватање миофасцијалних окидачких тачака, које су саме по себи области олакшавања (видети Поглавље 8 од Доммерхолт & Исса). Ово сугерише да ће окидачке тачке и бол (и пецкање, утрнулост, итд.) које оне производе бити преувеличане свим облицима стреса који утичу на тог појединачног пацијента. Травелл је потврдила да њено истраживање показује да сви следећи фактори могу помоћи у одржавању и побољшању активности миофасцијалне тачке окидача:
� Недостаци у исхрани (нарочито витамини Ц и Б комплекс, и гвожђе)
� хормонска неравнотежа (ниска производња хормона штитне жлезде, менопауза или предменструална дисфункција)
� инфекције (бактерије, вируси или гљивице)
� алергије (посебно на пшеницу и млечне производе)
� ниска оксигенација ткива (погоршана напетошћу, стресом, неактивношћу, лошим дисањем) (Симонс ет ал 1999, Травелл & Симонс 1986, 1992).
Ова листа уско кореспондира са факторима који су кључни отежавајући агенси за многе (већину) људи са фибромиалгијом, што сугерише да је веза између фацилитације (активности тригер тачке) и ФМС-а блиска (Старланил & Цопеланд 1996). Миофасцијалне тригер тачке, међутим, нису узрок фибромиалгије, а синдром миофасцијалног бола није ФМС, иако могу коегзистирати код исте особе у исто време. Миофасцијалне тригер тачке несумњиво често доприносе болном аспекту ФМС-а и као такве заслужују посебну пажњу.
Као што ће бити објашњено у каснијим поглављима, постоји више начина на које се може постићи деактивација или модулација миофасцијалних тригер тачака. Неки практичари се одлучују за приступе који се њима баве ручно, док други преферирају микрострујне или електроакупунктурне методе или варијације на ове теме, док други сугеришу да смањење броја и интензитета фактора стреса - било које врсте - нуди сигурнији приступ смањење утицаја фацилитације на бол.
Након овог увода у концепт хипер-реактивних, сензибилизираних (фацилитираних) неуронских структура, било би оправдано запитати се да ли оно што се дешава у мозгу и у неуронској мрежи, како је описао Голдстеин, није само олакшавање у великим размерама. Преглед неких од водећих тренутних хипотеза о етиологији ФМА у Поглављу 4 може расветлити ову могућност.
Додатно рано истраживање ФМС-а
Рано истраживање ФМС-а је представљено у сажетом облику у оквиру 1.1. Аспекти тог истраживања, и како су неки од њих у корелацији са новијим налазима, наведени су у наставку.
Р. Гутстеин, пољски лекар који је емигрирао у УК пре Другог светског рата, био је изузетан истраживач који је објављивао радове под различитим именима (МГ Гоод, на пример) пре, током и после рата. У њима је јасно описао феномен миофасцијалне тригер тачке, као и оно што је данас познато као фибромијалгија, заједно са великим бројем његових предиспонирајућих и одржавајућих карактеристика.
Гутстеин (1956) је показао да стања као што је аметропија (грешка у рефрактивној моћи ока која се јавља код миопије, хиперметропије и астигматизма) могу бити резултат промјена у неуромускуларној компоненти краниоцервикалног подручја, као и удаљенијих стања која укључују карлицу. или раменог појаса. Он је навео: „Миопија је дуготрајан ефекат притиска екстраокуларних мишића у напору конвергенције акомодације који укључује спазам цилијарних мишића, са резултујућим издужењем очне јабучице. Показана је секвенцијална веза између таквог стања и мишићног грча врата.�
Гутстеин је назвао рефлексна подручја која је идентификовао "миодиснеуријом" и сугерисао да би референтни феномени таквих тачака или "окидача" укључивали бол, модификације бола, свраб, преосетљивост на физиолошке стимулусе, спазам, трзање, слабост и дрхтање пругастих мишића, хипер- или хипотонус глатких мишића крвних судова и унутрашњих органа, и/или хипер- или хипосекреција висцералних, лојних и задних жлезда. Такође је речено да се соматске манифестације јављају као одговор на висцералне стимулусе одговарајућих нивоа кичме (Гутстеин 1944). Чини се да је Гутстеин у свим овим сугестијама био паралелан са радом Корра.
Гутстеин/Гоодова метода лечења укључивала је убризгавање раствора анестетика у подручје окидача. Он је, међутим, указао да тамо где је доступно (нпр. мишићне инсерције у пределу грлића материце) хлађење ових области у комбинацији са притиском дало добре резултате.
У овом и великом делу онога што је извештавао 1940-их и 1950-их Гутстеин се у великој мери слагао са налазима истраживања Џона Менела (1952) као и са Травелл & Симонсом, као што је изражено у њиховим главним текстовима на ту тему (Травелл & Симонс 1986 , 1992). Он је известио да је облитерација отворених и латентних тригера у окципиталном, цервикалном, интерскапуларном, стерналном и епигастричном региону била праћена годинама ублажавања симптома пременопаузе, менопаузе и касне менопаузе (Гоод 1951). Он цитира бројне практичаре који су постигли успех у лечењу гастроинтестиналних дисфункција тако што су деактивирали подручја окидача. Неки од њих су третирани прокаинизацијом, други техникама притиска и масажом (Цорнелиус 1903). Такође је известио о широком спектру симптома и карактеристика класичне фибромиалгије, сугеришући назив миодиснеурија за овај синдром, који је такође назвао „неартикуларни реуматизам“ (Гутстеин 1955). У опису миодиснеурије (ФМС), Гутстеин је показао локализоване функционалне сензорне и/или моторичке абнормалности мишићно-скелетног ткива и видео узроке таквих промена као вишеструке (Гутстеин 1955). Већина ових налаза је накнадно потврђена, посебно радом Травелла и Симонса. То укључује:
� акутне и хроничне инфекције, за које је претпоставио да стимулишу активност симпатикуса преко својих токсина
� прекомерна топлота или хладноћа, промене атмосферског притиска и промаја
� механичке повреде, велике и поновљене мање микротрауме � сада потврђене недавним истраживањем професора Филипа Гринмана са Државног универзитета Мичиген (Халлгрен ет ал 1993)
� постурална напрезања, ненавикнуте вежбе, итд., који би могли да предиспонирају ка будућим променама снижавањем прага за будуће стимулусе (у овоме се слагао са механизмима фацилитације као што је горе описано)
� Алергијски и/или ендокрини фактори који могу изазвати неравнотежу у аутономном нервном систему
� урођени фактори који отежавају прилагођавање на стресове животне средине
� артритичне промене које могу наметнути посебне захтеве за адаптивни капацитет мишићно-скелетног система
� висцералне болести које могу интензивирати и изазвати соматске симптоме у дистрибуцији њихових кичмених и суседних сегмената.
Из ових примера Гутстеиновог размишљања можемо видети јаке одјеке хипотезе о олакшавању у остеопатској медицини.
Гутстеинова дијагноза миодиснеурије постављена је према неким од следећих критеријума:
� обично је присутан различит степен мишићне напетости и контракције, иако је понекад суседно, наизглед незахваћено ткиво болније
� Осетљивост на притисак или палпацију захваћених мишића и њихових додатака
� Изражена хипертоничност може захтевати примену дубоког притиска да би се показао бол.
Године 1947. Травелл & Бигелов су изнели доказе који подржавају већину онога што је Гутстеин (1944) известио. Они су указали на то да стимуланси високог интензитета из активних тригер области производе, рефлексно, продужену вазоконстрикцију са делимичном исхемијом у локализованим деловима мозга, кичмене мождине или периферних нервних структура.
Тада може доћи до широко распрострањеног обрасца дисфункције, који утиче на скоро сваки орган у телу. Ови рани налази истраживања добро корелирају са савременим истраживањима фибромиалгије и хроничног умора и хипотезом 'поремећаја неуронске мреже' како је то описао Голдстеин (1996), и у британским и америчким истраживањима која користе СПЕЦТ скенирање, који јасно показују да се тешки циркулаторни дефицити јављају у можданог стабла и у другим областима мозга већине људи са ЦФС и ФМС (Цоста 1992).
Гутстеинова предложена патофизиологија фибромиалгије/фиброзитиса/миодинеурије
Промене које се јављају у ткиву које је укључено у појаву миодиснеурије/фибромијалгије, према Гутстеину, сматра се да су иницирани локализованом симпатичком доминацијом, повезаном са променама у концентрацији водоничних јона и равнотежи калцијума и натријума у ткивним течностима (Петерсен 1934). Ово је повезано са вазоконстрикцијом и хипоксијом/исхемијом. Бол је резултат, мислио је, овим променама које утичу на сензоре бола и проприоцепторе.
Мишићни спазам и чврсте, нодуларне, локализоване тетаничне контракције мишићних снопова, заједно са вазомоторном и мускуломоторном стимулацијом, појачавале су једни друге, стварајући зачарани круг само-перпетуирајућих импулса (Баиер 1950). Различити и сложени обрасци упућиваних симптома тада могу бити резултат таквих „окидачких“ подручја, као и локалног бола и мањих сметњи. Могу се манифестовати осећаји као што су бол, бол, осетљивост, тежина и умор, као и модификација мишићне активности услед контракције, што доводи до затезања, укочености, отока и тако даље.
Јасно је из овог сажетка његовог рада који је Гутстеин описивао фибромијалгије, и многе његове могуће узрочне карактеристике.
Поглавље 2 испитује шта је ФМС, а шта није, са предлозима за диференцијалну дијагнозу.

 Доктори заправо не знају шта је фибромиалгија или шта је узрокује, али истраживачи верују да то стање утиче на начин на који мозак обрађује бол, узрокујући да се он појачава и шири по целом телу. Симптоми фибромиалгије укључују бол, прекомерно спавање, промене расположења, умор, губитак памћења, замућеност и депресију. Чини се да је чешћи код жена него код мушкараца.
Доктори заправо не знају шта је фибромиалгија или шта је узрокује, али истраживачи верују да то стање утиче на начин на који мозак обрађује бол, узрокујући да се он појачава и шири по целом телу. Симптоми фибромиалгије укључују бол, прекомерно спавање, промене расположења, умор, губитак памћења, замућеност и депресију. Чини се да је чешћи код жена него код мушкараца. Постоје четири основна начина на која киропрактичар може помоћи пацијентима са фибромиалгијом. Киропрактика се фокусира на добро тело и показала се врло ефикасном у лечењу стања.
Постоје четири основна начина на која киропрактичар може помоћи пацијентима са фибромиалгијом. Киропрактика се фокусира на добро тело и показала се врло ефикасном у лечењу стања.
























